Strongy loides stercoralis
Morphology
-ตัวผู้ จะเป็น free living form ขนาด 0.7 มม. X 40-50 ไมโครเมตร
มีหลอดอาหารแบบ rhabditiform หางงอเข้าด้านท้อง มี 2 spicules
-ตัวเมีย
จะมีทั้งที่เป็น free living form ขนาด 1 มม. X 50-75 ไมโครเมตร หลอดอาหารแบบ rhabditiform ระบบสืบพันธุ์ชนิด 2 ท่อ ภายใน uterus มีไข่เรียงแถวเดี่ยวประมาณ
30-40 ฟอง และที่เป็น parasitic form ขนาด 2.2 มม. X 30-74 ไมโครเมตร หลอดอาหารแบบ filariform ปลายหางยาวแหลม อวัยวะสืบพันธุ์เป็นชนิด
2 ท่อ ใน uterus มีไข่ประมาณ 20
ฟอง
-ไข่ เป็น embryonated egg ขนาด 50-58 X 30-34
ไมโครเมตร รูปร่างรี เปลือกบางใสภายในมีตัวอ่อน
ลักษณะคล้ายไข่ของพยาธิปากขอ
-ตัวอ่อน จะ hatch
ออกจากไข่ใน lumen ของลำไส้เล็ก
เป็น rhabditiform lavae ขนาด 200 X 25 ไมโครเมตร buccal cavity สั้น genital primodium ขนาดใหญ่ ซึ่งพบในอุจจาระของคน พัฒนาเป็นตัวอ่อนระยะที่ 2 และตัวอ่อนระยะที่ 3
(filariform larvae) ขนาด
600 X 20ไมโครเมตร ปลายหางเว้า เรียกว่า “notch tail” พบบนดิน ซึ่งตัวอ่อนระยะที่ 3
นี้เป็นระยะติดต่อของ S. stercoralis
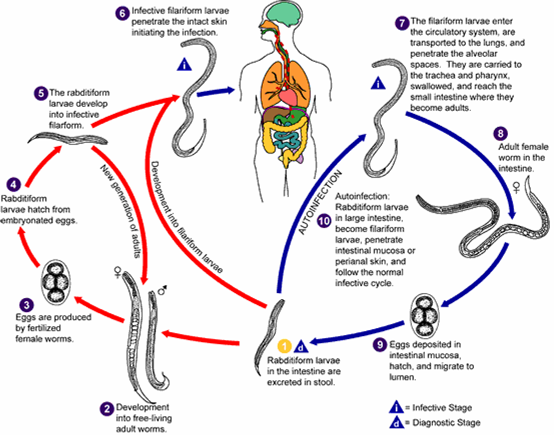
Life cycle
วงชีวิตของพยาธิสตรองจิลอยเดส
พยาธิ สตรองจิลอยเดส
เป็นพยาธิที่สามารถเจริญได้ใน 2 ลักษณะคือ parasitic form และ free living form ดังนั้นวงชีวิตของพยาธิจะมีหลายลักษณะคือ
1.วงชีวิตโดยตรง
2.วงชีวิตอ้อม
3.วงชีวิตอัตโนมัติ
วงชีวิตทางตรง
พยาธิตัวเมียออกไข่ในเยื่อบุลำไส้
ไข่ฟักเป็นตัวอ่อนแรบดิติฟอร์มออกมาอยู่ในลำไส้ ปนออกมาอยู่กับอุจจาระ
เมื่ออุจจาระถูกถ่ายลงบนพื้นดินที่มีอุณหภูมิและความชื้นเหมาะสม ตัวอ่อนจะเจริญเป็น filariform lavar ซึ่งเป็นระยะติดต่อ ในสภาวะที่เหมาะสมนี้ ตัวอ่อนฟิลาริฟอร์มสามารถอยู่ได้เป็นสัปดาห์
เมื่อสัมผัสกับผิวหนังของโฮสต์ ก็จะไชผ่านผิวหนังเข้าสู่กระแสโลหิต ผ่านตับ หัวใจ
มาปอด ไชทะลุถุงลมปอด คลานออกมาทางหลอดลม แล้วกลืนลงสู่หลอดอาหาร
ลงสู่ลำไส้เล็กเจริญเป็นพยาธิตัวเต็มวัยฝังตัวอยู่ในเยื่อบุลำไส้เล็กส่วนต้น(duodenum) และส่วนกลาง (jejunum)
วงชีวิตทางอ้อม
ตัวอ่อนแรบดิติฟอร์ม
ที่ถ่ายปนออกมากับอุจจาระลงสู่พื้นดินที่มีสิ่งแวดล้อมไม่เหมาะสม
ตัวอ่อนจะเจริญไปเป็นตัวเต็มวัยที่มีชีวิตอิสระ( free
living form) อยู่บนพื้นดินนั้น
ตัวเต็มวัยจะมีหลอดอาหารแบบแรบดิติฟอร์ม ตัวผู้และตัวเมียจะผสมพันธุ์กัน
แล้วออกไข่เจริญเป็นตัวอ่อนแรบดิติฟอร์มและตัวเต็มวัยที่มีชีวิตอิสระวนเวียนอยู่เช่นนี้จนกระทั่งเกิดสภาพแวดล้อมที่เหมาะสม ตัวอ่อนแรบดิติฟอร์ทจะเจริญเป็นตัวอ่อนฟิลาริฟอร์มซึ่งเป็นระยะติดต่อ
ไชผ่านผิวหนังเข้าสู่กระแสโลหิต ผ่านตับ หัวใจ มาปอด ไชทะลุถุงลมปอด
คลานออกมาทางหลอดลม แล้วกลืนลงสู่หลอดอาหาร
ลงสู่ลำไส้เล็กเจริญตัวเต็มวัยในลำไส้ต่อไป
วงชีวิตอัตโนมัติ(autoinfection )
พยาธิตัวเมียออกไข่ปนปนอยู่ในอุจจาระ
ไข่ฟักเป็นตัวอ่อนแรบดิติฟอร์มในลำไส้ ในกรณีที่ผู้ป่วยท้องผูกอุจจาระคั่งค้างอยู่ในลำไส้ใหญ่หรือทวารหนักนานกว่าปกติ
ตัวอ่อนแรบดิติฟอร์มสามารถเจริญเป็นตัวอ่อนฟิลาริฟอร์ม ซึ่งเป็นระยะติดต่อ
ตัวอ่อนระยะติดต่อที่อยู่ในลำไส้จะไชผ่านผนังของลำไส้บริเวณนั้นเข้าสู่หลอดเลือดฝอยและเข้าสู่กระแสโลหิต ผ่านตับ หัวใจ มาปอด ไชทะลุถุงลมปอด คลานออกมาทางหลอดลม
แล้วกลืนลงสู่หลอดอาหาร ลงสู่ลำไส้เล็กเจริญตัวเต็มวัยในลำไส้ต่อไป
โดยไม่ต้องผ่านออกมากับอุจจาระกลายเป็นตัวอ่อนระยะติดต่อบนพื้นดิน
Pathogenesis
ทำให้เกิด Strongyloidiasis หรือ Strongyloidosis
· Cutaneous โดยการไชของระยะติดต่อ ถ้ามีจำนวนมากจะมีการอักเสบของผิวหนัง
· Pulmonary infection การเดินทางของตัวอ่อนผ่านปอด
เกิดมีจุดเลือดออกในปอด,เกิดการอักเสบของหลอดลมเล็กในปอดและขั้วปอด
Strongyloides stercoralis larva
in lung
ระบาดวิทยา( Epidemiology )
การแพร่กระจายของพยาธิสตรองจิลอยเดสมักพบควบคู่ไปกับท้องถิ่นที่พบพยาธิปากขอ
อุบัติการณ์เกิดโรคสูงในกลุ่มคนไข้ที่อยู่ร่วมกันในโรงพยาบาลโรคประสาทและในที่คุมขังนักโทษ
Diagnosis
1.ตรวจหาตัวอ่อนแรบดิติฟอร์ม
ในอุจจาระใหม่ๆและตัวอ่อนฟิลาริฟอร์มในอุจจาระเก่า
2.นำอุจจาระมาทำการเพาะเลี้ยงเพื่อดูตัวอ่อนฟิลาริฟอร์ม
Prevention
1.ให้การศึกษาถึงการติดต่อเข้าสู่ร่างกายของพยาธิ
อย่าเดินเท้าเปล่า
2.ใช้ส้วมที่ถูกสุขลักษณะเพื่อป้องกันการเจริญของพยาธิบนดิน
3.ระวังการใช้ยากดภูมิคุ้มกันซึ่งจะทำให้จำนวนพยาธิในร่างกายเพิ่มขึ้น
Trichuris trichiura
โรคพยาธิแส้ม้า(Trichuriasis, Trichocephaliasis )
เป็นโรคที่เกิดจากพยาธิตัวกลมชนิด Trichuris trichiura (whip worm หรือพยาธิแส้ม้า)
ตัวแก่อาศัยอยู่ที่ตอนปลายลำไส้เล็กส่วน ileum และลำไส้ใหญ่บริเวณ
cecum และ colon โรค trichuriasis
พบได้ทั่วไปโดยเฉพาะประเทศในเขตร้อน
และมีระดับสาธารณสุขต่ำกว่ามาตรฐาน
หรือในประชากรที่มีระดับการครองชีพต่ำและขาดการโภชนาการที่ดี
ถือเป็นพยาธิตัวกลมในลำไส้ที่พบได้มากเป็นอันดับสองรองจาก พยาธิปากขอ(40.56%)
สำหรับประเทศไทยพยาธิแส้ม้าเป็นพยาธิที่พบได้ทั่วไป อัตราการติดพยาธิแส้ม้าโดยเฉลี่ยทั่วประเทศคิดเป็นร้อยละ
6.46 พบมากที่สุดทางภาคใต้โดยมีอัตราการติดพยาธิแส้ม้าร้อยละ
32.5 เมี่อเทียบกับภาคกลาง ภาคเหนือ
และภาคตะวันออกเฉียงเหนือ คิดเป็นร้อยละ 4.46, 0.12 และ0.01
ตามลำดับ
การติดต่อ
-โดยทานไข่ระยะฟักตัวเข้าสู่ทางเดินอาหาร
ในลำไส้เล็กตัวอ่อนออกจากไข่ เจริญเติบโตเป็นตัวเแก่ เพศผู้และเพศเมีย โดยส่วนปลาย
(anterior end) ฝังตัวอยู่ที่เยื่อบุผนังลำไส้พร้อมกับดูดเลือดจากผนังลำไส้เป็นอาหาร
ทำให้พบเห็นเป็นกระจุกของพยาธิสีขาวตัวเล็กเป็นจำนวนมาก พบบริเวณตอนปลายลำไส้เล็กส่วน
ileum และลำไส้ใหญ่ส่วน cecum
อาการทางคลีนิค
ส่วนมากไม่มีอาการ แต่ถ้าตัวแก่มีมากเกินไป (โดยเฉลี่ย 400 ตัวขึ้นไป)
จะทำให้มีอาการท้องร่วง และปอดท้องอย่างแรง
อาการท้องร่วงอาจรุนแรงทำให้ถ่ายเป็นมูกเลือดได้ (bloody diarrhea) นอกจากนี้ยังทำให้ผู้ป่วยซีด คลื่นไส้ อาเจียน อ่อนเพลีย ถ้าเป็นกับเด็ก
จะมีอาการซีด ท้องร่วงเรื้อรัง เกิดทุกขโภชนา(malnutrition) มี
clubbing และส่วนมากมี rectal prolapse ถ้ามีตัวแก่มากเกินไปทำให้เกิดอาการลำไส้อุดตัน
หรือช่องท้องอักเสบในกรณีเกิดไชทะลุผนังลำไส้ ในรายที่เป็นนานและมีตัวแก่จำนวนมาก
อาจทำให้เกิดโรคโลหิตจางชนิด iron-deficiency anemia ผู้ป่วนที่ติดเชื้อพยาธิแส้ม้ามีโอกาสที่จะติดเชื้อปาราสิตอื่นๆได้
เช่น พยาธิไส้เดือน และเชื้ออะมิบาเป็นต้น
พยาธิสภาพ
ลำไส้มีสีคล้ำจากเลือดคั่ง และมีการบวมที่เยื่อบุผิว บางครั้งอาจพบแผลที่ผนังลำไส้ได้
พยาธิสภาพจากกล้องจุลทรรศน์พบว่า crypts ของเยื่อบุผนังลำไส้
ขยายออกมีการขับเมือกออกมามากกว่าปกติและมี fibrin พร้อมกับเซลล์อักเสบชนิด
neutrophils บางครั้งพบเลือดออกในชั้น submucosa การอับเสบมักจะไม่ลามไปเกินกว่าชั้น muscularis mucosa อาจพบตัวแก่ที่ยังไม่เจริญเต็มที่ฝังอยู่ในเยื่อบุผนังลำไส้
ในรายที่เกิดอาการรุนแรงและตาย พบจำนวนพยาธิแส้ม้าในลำไส้โดยเฉลี่ยประมาณ 400
ตัวต่อคน ตัวแก่ของพยาธิชนิดนี้อาจพบได้ในรูของไส้ติ่ง
ทำให้เกิดไส้ติ่งอักเสบ (appendicitis) ได้
วงจรชีวิติของพยาธแส้ม้า
พยาธิตัวแก่อาศัยอยู่ในลำไส้ใหญ่โดยเฉพาะส่วนซีคั่ม
ยาธิตัวเมียจะออกไข่วันละ 3000-7000 ฟอง
ไข่จะออกมากับอุจาระ(1)ลงสู่พื้นดิน
เมื่ออุณหภูมิและความชื้นพอเหมาะ ไข่จะเจริญเติบโตเป็นระยะ 2 เซลล์ (2) และจะกลายเป็นตัวอ่อน( advanced cleavage stage) (3) และจะกลายเป็นตัวอ่อนในระยะติดต่อ (4) ๙งใช้เวลาทั้งหมด 15-30
วัน หลังจากที่คนรับประทานไข่เข้าไป
ไข่จะแตกเป็นตัวอ่อนที่ลำไส้เล็ก และตัวอ่อนจะเจริญเติบโต (5) และจะกลายเป็นตัวอ่อนที่ลำไส้ใหญ่ (6) โดยใช้ส่วนหัวและลำตัวฝังที่ผนังลำไส้ใหญ่
ตัวแก่จะมีความยาวประมาณ 4 เซ็นติเมตร
ตัวเมียจะเริ่มวางไข่หลังจากรับประทาน 60-70 วัน
ตัวพยาธิจะมีอายุประมาณ 1 ปี
อาการของโรค
ถ้ามีพยาธิน้อยอาจจะไม่เกิดอาการ
แต่ถ้ามีพยาธิมากอาจจะเกิดอาการปวดท้อง คลื่นไส้ อาเจียน ท้องเดิน
หรืออุจาระเป็นมูกเลือด ซีดอ่อนเพลีย ทั้งนี้เพราะพยาธิจะทำให้เกิดการอักเสบของลำไส้
และเกิดติดเชื้อแบคทีเรีย
การวินิจฉัย โดยการตรวจพบไข่พยาธิในอุจจาระ
หรือพบตัวแก่จากชิ้นเนื้อทางพยาธิ
|
ไข่จะมี plug ที่ขั้วทางปลายทั้งสองข้างมีเปลือกสีน้ำตาล
|
การรักษา
-ใช้ยา Thiabendazole ขนาด 25 มก/กกหลังอาหาร เช้าเย็นเป็นเวลา 3วัน
การป้องกัน
-ควรถ่ายอุจาระลงส้วม
-ไม่ควรรับประทานผักสดที่ล้างไม่สะอาด
-ล้างมือก่อนรับประทานอาหาร